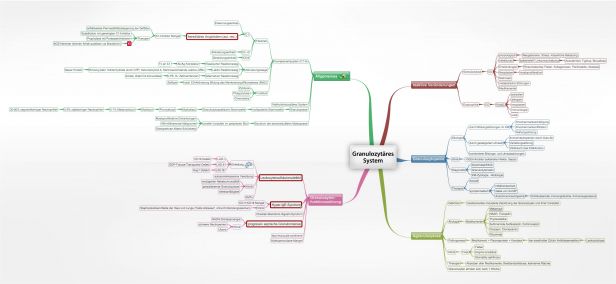
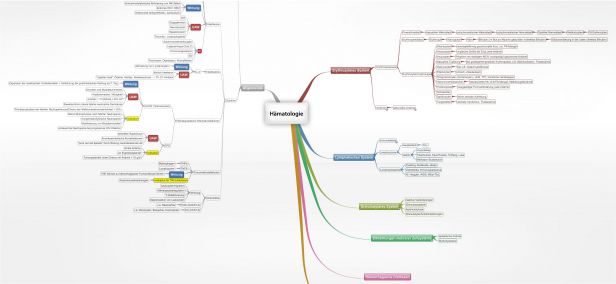
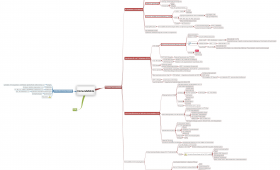
7034
- Immundefekte
- Primäre Immundefekte
- B-Zelldefekte mit Ak-Mangel
- Agammaglobulinämie
- Bruton-Agammaglobulinämie (x-chromosomal)
- bakterielle Infektionen (Giardia lamblia - Malabsorptionssyndrom)
- Therapie IgG i.m.
- autosomal rezessiver Erbgang
- Transiente Hypogammaglobulinämie des Säuglings
- bis zum Ende des 2.Lbj
- IgM-Mangel
- bei Gesunden
- bei SLE, AIHA, Neurodermitis
- selektiver IgA-Mangel
- häufigster primärer Immundefekt!
- ohne IgA: hohes Risiko für Anti-IgA-Ak!
- niedriges IgA
- Sprue
- Allergien
- SLE, RA, pernitiöse Anämie u.a.
- Common variable immunodeficiency (CVID)
- 1:10000 - 1:50000
- 1.-5.Lbj
- 16.-20.Lbj
- Klinik
- Hypogammoglobulinämie mit/ohne B-Zelldefekt
- IgG obligat runter
- IgM, IgA obligatorisch
- ITP, AIHA, SLE, RA, PBC, Sarkoidose
- 50fach erhöhtes Malignomrisiko
- Therapie
- IgG-Substitution
- Hyper-IgM-Syndrom
- Immundefekte die keinen Isotypen-Switch von IgM nach IgG erlauben
- x-chromosomaler Erbgang
- echter T-Zelldefekt
- autosomal rezessive Erbgänge
- echter B-Zelldefekt
- IgG-Subklassenmangel
- spezifischer Antikörpermangel bei normalen Immunglobulinen
- kombinierte B- und T-Zelldefekte (SCID)
- T- B- SCID
- Adenosin-Desaminase-Mangel (ADA-M.)
- autosomal-rezessiv
- Mutation in ADA
- toxische Stoffwechselprodukte
- Einteilung
- Early onset
- 80%, Manifestation in ersten 3 LM
- ADA-Aktivität < 0.01%
- Skelettfehlbildungen, Hepatitis, renale/neurologische Beteilugung, fortschreitende Schwerhörigkeit
- Delayed Onset
- 15%, 1.-2. Lj
- ADA-Aktivität 0.1-1%
- Late Onset
- 5%, 3.-15.Lj
- ADA-Aktivität 2-5%
- persistierende HSV-Infektion, rez. sinobronchiale Infektionen (Pneumokokken!), Autoimmunerkrankungen
- Therapie
- KMTx
- PEG-ADA
- Gentherapie
- RAG1/RAG2-Mangel
- Fehlende Rekombination des TCR/BCR
- T- B+ NK- SCID
- X-linked SCID 40%
- Mutation in der y-Kette des IL2-Rezeptors
- JAK3-Mangel 20%
- Mutation in der zytoplasmatische Tyrosinkinase JAK3
- PNP-Mangel
- autosomal rezessiv
- toxische Stoffwechselprodukte
- SCID + neurologische Symptomatik
- Omenn Syndrom
- IgE stark erhöht + eosinophile Lymphadenopathie + Erythrodermie + generalisierte Ödeme
- RAG1/RAG2-Mangel/ Artemis-Defekt/ IL7Ra-Mangel
- Bare lymphocyte syndrome Type 1
- TAP-Defizienz → Degradierung intrazellulär der MHC I
- normale Lymphozytenzahl
- MHC niedrig
- 'Anca-negativer M. Wegener'
- rez. bakterielle AWI + granulomatöse Hautläsionen
- ZAP 70 Mangel
- Lymphozytose, CD8 niedrig
- Low CD4 Syndrom
- idiopathischer Helferzellmangel, klinik ähnlich HIV
- nicht klassifizierbare gut definierte Immundefekte (CID)
- DiGeorge Syndrom (DGS)
- 75% Neumutationen mit Mikrodeletion 22q11.2
- 1:4000 -6000 Lebendgeburten
- CATCH-22
- cardiac defect
- abnormal face
- thymus hypoplasia
- T-Zellmangel
- rez. virale Infekte
- cleft palate
- hypocalcemia
- Therapie
- ggf KMTx
- symptomatisch
- ThymusTx
- Prognose
- heilt meist bis zum 2. Lbj aus
- Ataxia teleangiectasia (Louis Bar Syndrom)
- autosomal-rezessive Mutation im ATM-Gen
- 3:1 Mio Lebendgeburten
- Klinik
- progressive zerebelläre Ataxie
- okulokutane Teleangiektasie
- rez. sinobronchiale Infekte
- Malignome
- AFP und CEA hoch
- Nijmwegen breakage syndrome: ähnliche Klinik, ohne teleangiektasie
- Wiscott-Aldrich-Syndrom
- X-chromosomal rezessiv
- 1-2:1 Mio Lebendgeburten
- Klinik
- Ekzem
- kongenitale Thrombozytopenie
- rez. Infektionen
- Malignome!
- Diagnostik
- Kleine Thrombozytengröße!
- Therapie
- KMTx
- chronische mukokutane Candidiasis
- persistierende Infektionen der Haut, Nägel und Schleimhäute
- Immundefekte mit Immundysregulation
- X-linked lymphoproliferative disease (XLP), Purtilo-Syndrom
- 1-3:1 Mio Knaben, x-chromosomal
- Mutation im XLP-Gen
- fehlende Inhibierung einer Eigentümer Besitzer Verhältnis-induzierten B-Zellstimulation
- Klinik
- fulminante Mononukleose mit fast 100% Letalität
- massive Lymphadenopathie
- Fieber
- extreme HSM (Milzruptur!)
- Hämophagozytose
- periphere Panzytopenie
- extrem hohes Ferritin, Hyperneopterinämie, Hypertriglyzeridämie
- Autoimmunlymphoproliferatives Syndrom (ALPS)
- verschiedene Mutationen im Apoptose Pathway
- bis zum 5.Lbj einsetzende Lymphoproliferation
- HSM
- Lymphadenopathie
- Autoimmunphänomen
- Malignome
- Diagnostik
- Lymphopenie/-zytose
- Excess an CD4/CD8 doppelt neg Zellen
- Eosinophilie, IgG, IgA, IgE hoch
- Therapie
- Kortikoide, Immunsuppressiva, Splenektomie, KMTx
- Phagozytendefekte
- Zytokinrezeptordefekte
- Abwehrschwäche gegen intrazelluläre Erreger (Mykobakterien, Listerien), Salmonellen, Viren
- defekte disseminierte Granulombildung mit disseminierter Infektion
- Myeloperoxidasedefekt, G-6PD-Defekt, Glutathionperoxidase-Defekt
- sekundäre Immundefekte
- iatrogen
- zytostatika, immunsuppressiva, radiotherapie, glukokortikoide, antikonvulsiva u.a.
- malignome
- lymphome, leukämie, plasmozytom u.a.
- infektionen
- hiv, Eigentümer Besitzer Verhältnis, cmv, masern, mykobakterien, cryptococcus u.a.
- systemisch entzündliche Erkrankungen
- SLE, RA, Sarkoidose u.a.
- proteinverlust
- enteral/renal/kutan
- Malnutrition
Bewerte diese Mindmap:
Deine Bewertung: {{hasRated}} / 10